この記事のポイント
医療機関向けERPは「診療実績と経営数字を同じ前提でつなぐ基盤」であり、電子カルテだけでは届かない領域を担う
大規模病院・中規模病院・クリニックなど類型ごとに重視すべき機能と論点が異なる
クラウド/オンプレ/ハイブリッドは「セキュリティ要件・複数施設運営・改定対応の自動化」の3軸で選び分ける
失敗の多くは機能不足ではなく「診療現場の不在」と「電子カルテ連携の甘さ」が原因なので、進め方の設計が成否を左右する
2026年はOracle Fusion Cloud ERPやJoule Studio Agent BuilderのGA、SAP保守の3段階ロードマップが医療機関の刷新判断に直結する

Microsoft MVP・AIパートナー。LinkX Japan株式会社 代表取締役。東京工業大学大学院にて自然言語処理・金融工学を研究。NHK放送技術研究所でAI・ブロックチェーンの研究開発に従事し、国際学会・ジャーナルでの発表多数。経営情報学会 優秀賞受賞。シンガポールでWeb3企業を創業後、現在は企業向けAI導入・DX推進を支援。
「電子カルテはあるのにDPCの原価が見えない」「診療報酬改定のたびに紙とExcelで計算し直している」「電子カルテとERPの二重入力で看護師の負担が増えている」――こうした医療機関の経営現場で起きがちな悩みは、診療と経営のデータが分断されたまま運用されていることが原因です。
医療機関向けERPは、患者管理・診療・医薬品・材料・労務・請求・会計を一つの基盤でつなぐ経営インフラとして、こうした分断を解消する選択肢になります。本記事では、医療機関ならではの課題や類型別のポイント、クラウド/オンプレの選び分け、導入失敗パターンと対策、導入判断で詰まる論点、実際の導入事例までを整理し、自社にフィットするERPを検討するための視点を解説します。2026年のクラウドERP浸透・AIエージェント・2027年問題の最新動向もあわせて紹介します。
目次
医療機関向けERPの特徴:会計・原価・労務を中心に医療業務とつなぐ
医療を取り巻く環境の変化:診療報酬改定・人手不足・経営効率化
大規模病院(DPC対応):複雑な経営管理と診療科間の調整がカギ
クラウドERPとオンプレERPの違い(医療機関の視点で整理)
スコープとスケジュールを詰め込み過ぎて、全てが中途半端になる
医療機関向けERPとは?一般的なERPとの違い
医療機関向けERPは、製造業向けERPと同様に、「一般的なERP」の考え方をベースにしながら、医療業界特有の業務プロセスと規制要件に最適化したシステムです。

ERPの基本:複数部門の情報を統合する土台
ERP(Enterprise Resource Planning)は、本来は業種を問わず使われる概念で、
- 診療・医薬品・医療材料・患者請求・人事・会計といった基幹業務を
- 1つのシステム上でつなぎ、同じマスタ・同じデータ構造で管理する
ことを目的にした仕組みです。
ポイントは、医療現場・事務・経営層が持つバラバラのデータを統合し、「一つの数字」を医療機関全体で共有できるようにするという発想にあります。
ERPの全体像については、別記事で詳しく解説しています。
医療機関向けERPの特徴:会計・原価・労務を中心に医療業務とつなぐ
医療機関向けERPは、このERPの考え方をベースにしながら、
- 会計・経営分析
- 医薬品・医療材料の在庫・購買管理
- 医療職員の労務・シフト管理
- 原価計算・部門別採算
- 患者管理マスタ・請求情報の連携
- 医療安全・品質管理データの連携
といった、医療機関の経営基盤を支える業務をカバーするモジュールや機能を強化したものです。診療記録そのものや診療報酬の計算は電子カルテ/HIS/医事会計システムが担い、ERPはそれらと連携することで原価・在庫・労務・会計・経営分析へ情報をつなぐ役割を果たします。
そのうえで医療機関向けERPに固有の前提として、
- 初診から治療、再来診、退院までの患者ライフサイクルに沿ったマスタ設計
- 複雑な保険制度(健保、国保、公費など)に対応する請求情報の取り回し
- 診療報酬改定があっても、HIS/医事会計システムから取り込んだ実績を素早く経営数値に反映できる仕組み
といった点が押さえられている必要があります。これにより、
- HIS/医事会計から取り込んだ診療実績が、原価・在庫・労務費・会計と一気通貫でつながる
- 医療職員の勤務管理が、給与・医療安全・経営指標とリンクしている
といった点が大きな特徴になります。
電子カルテシステムとの違いと役割分担
よく混同されるのが、電子カルテシステムとの違いです。
-
電子カルテシステム
→ 診療現場での「患者の診療記録・検査結果・処方箋」を管理するシステム -
ERP(医療機関向け)
→ 患者管理・診療・医薬品・材料・労務・請求・会計を含む、
医療機関全体の基幹業務を統合するシステム
イメージとしては、
- 診療の詳細情報(検査値、処方内容、治療経過)は電子カルテが得意
- その診療実績を患者請求、医薬品在庫、材料コスト、医療職員の労務費とつなげる"上位レイヤー"をERPが担う
という役割分担になります。
実際には、電子カルテとERPが統合されたシステムや、API連携で両者がつながっているケースが多いですが、医療機関の診療と経営をどこまで一体で扱うかを設計することが重要です。
医療機関向けERPを一言でまとめると
医療機関向けERPは、「患者の初診から退院、その後の外来通院まで、全体の診療プロセスと医療職員の労務、医薬品・材料の在庫・コスト、患者請求、会計を一つの基盤で管理し、医療機関の"質と経営効率"を見える化するためのERP」だと言えます。
この「医療機関ならではのERP像」を押さえたうえで、次のセクションでは、なぜ今、多くの医療機関がERPを検討するようになっているのかを、環境変化と現場の課題から整理していきます。
なぜ今、医療機関でERPが求められているのか
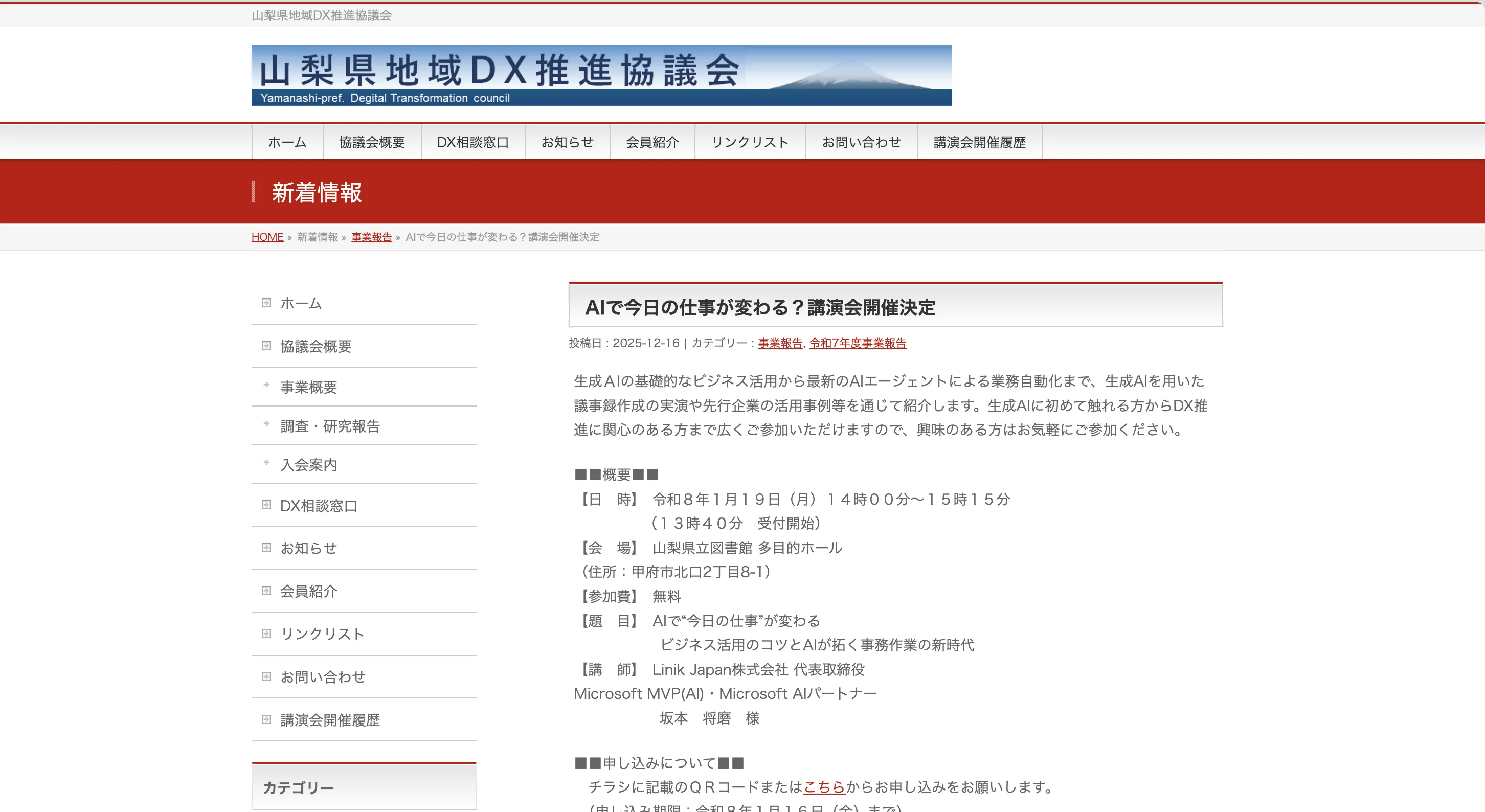
医療機関の情報システムは、電子カルテの普及によって診療記録の電子化は進みましたが、経営層が必要とする「経営数字」「患者単価」「部門別採算」といった経営指標の把握は、いまだExcelや別システムに依存しているケースがほとんどです。
それでも、改めてERPを検討する背景には、医療業界ならではの環境変化と、現場・経営両方の"課題感"があります。
医療を取り巻く環境の変化:診療報酬改定・人手不足・経営効率化
ここ数年の医療業界では、次のような状況が当たり前になっています。
- 診療報酬改定が2年ごと、さらに大幅な改定が予定されている
- 医療職員(看護師、医師、医療技術職)の確保が深刻化している
- 働き方改革の波が医療業界にも及び、医師の労務時間管理が急務
- 患者数の減少と単価圧力で、医療機関の経営が厳しくなっている
- 感染症対応(新型コロナなど)で、柔軟な経営対応が求められている
この環境下では、「診療・医薬品・材料・労務・請求」をバラバラのシステムや紙・Excelで管理していると、経営判断が後追いになり、経営効率の改善が難しくなります。
患者ごと・診療科ごと・医療職員ごとに「実際の診療行為と原価」「効率性」「採算性」を、タイムリーかつ正確に把握することが、医療機関の競争力を保つための必須要件になっています。
電子カルテ導入後の"次のステップ"としてのERP
多くの医療機関は、すでに電子カルテシステムを導入しており、診療記録の電子化は進んでいます。
しかし、電子カルテはあくまで「診療記録の管理」に特化しており、
- 患者の診療行為が、実際にどれだけの医薬品・材料を消費したのか
- その診療にかかった人件費(医師、看護師、放射線技師など)は幾らか
- 診療科別・患者単価別の採算性はどうか
といった「経営層が意思決定に必要な情報」は、電子カルテだけでは抽出しにくいのが実情です。
ERPは、電子カルテで記録された診療情報を、医薬品在庫・材料コスト・労務費・請求金額と結びつけることで、この「診療と経営のギャップ」を埋める手段として期待されています。
診療報酬改定への自動対応
日本の医療は診療報酬制度の影響が非常に大きく、2年ごとの改定で大きく経営環境が変わります。
特に最近の改定は「地域医療構想」「外来機能分化」「入院医療の機能分化」といった、医療機関の戦略そのものに影響する改定が多くなっています。
診療報酬の計算ルールが複雑化する中で、紙やExcelで対応していては、改定のたびに大幅な業務変更が必要になります。
ERPでは、診療報酬の計算ロジックをシステムで管理することで、改定時の対応を自動化し、業務負荷を軽減することができます。
医療安全・質向上とデータ活用の前提としてのERP
医療機関では、「患者安全」「医療の質向上」が最優先事項です。
そのためには、
- 診療の実績・成果(治療成功率、院内感染率など)を
- 一貫した定義と粒度で、タイムリーに取得できていること
が欠かせません。
バラバラのシステムやExcelに散らばったデータでは、医療の質を客観的に評価し、改善サイクルを回すことが難しくなります。
その意味で、ERPは
- 診療と経営の基幹情報を統合する
- 医療の質評価に必要なデータを標準化する
という役割を担う、医療機関のデータ基盤づくりの第一歩として位置づけられています。
このように、医療機関でERPが求められている背景には、診療報酬改定への対応、医療職員の確保と働き方改革、経営効率化の必要性、医療安全・質向上といった複数の要因があります。
AI総合研究所では、AIの活用によりERPの入力や承認を自動化し、バックオフィス業務を変革する支援を実施しています。
次のセクションでは、この前提を踏まえて「医療機関向けERPに具体的にどんな機能が求められるのか」を整理していきます。
医療機関向けERPに求められる主な機能
医療機関向けERPは「何でもできる魔法の箱」ではなく、患者管理・診療・医薬品・材料・労務・請求・会計といった医療現場と経営の業務を、一気通貫でつなぐための仕組みです。
ここでは、医療機関向けERPに求められる代表的な機能を整理し、それぞれがどんな課題に効くのかを簡潔に押さえていきます。
主な機能の全体像
まずは、代表的な機能と役割を一覧で整理します。
| 機能領域 | 主な役割・ポイント |
|---|---|
| 患者マスタ連携 | HIS/医事会計から患者・保険情報を取り込み経営側で参照 |
| 電子カルテ/HIS連携 | 診療実績データを取得し原価・在庫・経営データへ反映 |
| 医薬品・材料管理 | 在庫管理、発注、診療科別消費の追跡 |
| 医事会計連携 | 医事会計システムと連携した請求情報の取り込みと分析 |
| 医療職員労務管理 | 勤務管理、給与計算、医師労務時間管理 |
| 医療安全・質管理 | インシデント・院内感染データの連携と指標化 |
| 経営分析・経営管理 | 部門別採算、患者単価分析、効率性指標 |
| 医療費分析 | DPC分析、患者別費用、診療科別採算 |
以下で順番に見ていきます。
患者マスタの連携
医療機関の全ての業務は「患者」を中心に回ります。診療現場の患者マスタは電子カルテ/HISが正本として持つことが一般的で、ERPはそれを連携で受け取り、経営側の業務とつなぎます。
- 初診登録や再来診の情報をHIS/医事会計から取り込む
- 保険情報(健保、国保、公費、自費など)と請求情報を経営側で参照する
- 患者識別IDをERPの取引データと突き合わせる
- 患者別の請求情報を医事会計と連携して原価・採算分析へつなぐ
患者マスタを患者管理ツール単独で完結させるのではなく、HIS/医事会計/医薬品在庫/請求/給与と連携することで、医療機関向けERPならではの強みが生まれます。
電子カルテ/HISとの連携
医療機関にとって最も重要な基盤が、電子カルテ(HIS:Hospital Information System)との連携です。
- 電子カルテに記録された診療実績データを取得する
- 診療科・医師・患者ごとの診療内容を経営指標へ変換する
- 診療実績から医薬品・材料の消費を在庫・原価データへ反映する
- 医事会計システムが計算した診療報酬・請求情報をERPに取り込み、経営分析へつなぐ
電子カルテ・医事会計・ERPが密に連携することで、「診療から経営数値まで」の一気通貫の見える化が実現します。
医薬品・医療材料管理
医療機関の経営において、医薬品と医療材料の原価は非常に大きな要素です。
- 医薬品・材料の仕入原価管理
- 診療で実際に何が使われたかの正確な把握
- 診療科別・患者別の医薬品・材料消費の追跡
- 材料費の診療報酬への反映(DPCなど)
- 期末在庫の把握と原価計算への反映
医薬品・材料の管理が甘いと、原価率が上昇し、診療報酬の改定対応も難しくなります。
医事会計システムとの連携
日本の医療は診療報酬制度が複雑で、定期的に改定されます。診療報酬の計算そのものは医事会計システムが担うことが一般的で、ERPは医事会計と連携して請求情報を取り込み、経営分析につなぎます。
- DPC(診断群分類)対応医療機関の場合、医事会計が計算した入院包括請求情報を取り込む
- FFS(出来高払い)対応医療機関の場合、診療行為別の点数情報を取り込む
- 医事会計が反映した診療報酬改定後のデータをERPに自動連携する
- 患者の負担額(自己負担額)情報を経営指標へ取り込む
- 請求書発行から収納確認までの状況を会計データに反映する
ERPが医事会計と連携することで、改定対応の二重管理を避けられ、請求漏れや誤請求のリスクが低減します。
医療職員労務管理
働き方改革への対応が医療機関でも急務になっています。
- 医師を含む医療職員の勤務時間管理
- シフト管理と最適化
- 医師労務時間の規制遵守(年間960時間など)
- 給与計算への自動連携
- 診療報酬への労務費の反映(DPCでは人員配置で報酬が変わる)
医療機関では医療職員の配置が診療報酬に直結するため、労務管理とERPの統合が特に重要です。
医療安全・質管理
医療機関にとって「患者安全」「医療の質」は経営と同等に重要です。
- インシデント・アクシデント報告の一元管理
- 院内感染対策データの記録
- 医療安全指標(医療関連感染率、院内死亡率など)の集計
- 診療科別・医師別のアウトカム分析
- 医療の質向上に向けた改善サイクル
ERPでこうした安全・質データを集約することで、経営層を含めて医療安全への取り組みが可視化されます。
経営分析・経営管理
最後に、これらの情報が医療機関全体の経営管理にどう活かされるかが、ERP導入の本質的な価値になります。
- 診療科別の採算性分析
- 患者単価の分析
- DPC分析(DPC対応医療機関の場合)
- 医療職員の生産性分析
- 経営指標(病床利用率、外来患者数、平均在院日数など)の一元化
こうした経営指標を、一つのデータ基盤から引き出すことで、経営層が数字に基づいた戦略判断をしやすくなります。

次のセクションでは、これらの機能が実際にどのようなメリットをもたらすのかを、診療報酬対応・コスト管理・医療職員確保・医療安全といった観点から整理していきます。
医療機関でERPを導入するメリット
ここまでの前提を踏まえると、医療機関でERPを導入するメリットは「機能が増えること」ではなく「診療実績が経営数値に自動的につながり、診療現場と経営層が同じ前提で意思決定できること」にあります。
ここでは特に問い合わせや相談で話題に上がりやすいポイントに絞って整理します。
診療報酬改定への迅速な対応と請求の精度向上
医療機関の経営環境は、診療報酬改定によって大きく変わります。
従来のシステムやExcelだと、改定のたびに大幅な業務変更が必要になり、改定初期は請求ミスも増えるリスクがあります。
ERPを導入すると、
- 診療報酬の計算ロジックがシステムで管理されている
- 改定内容をシステムに反映させると、自動的に計算が変わる
- 請求業務の負荷が軽減され、請求精度が向上する
といった仕組みが整うため、改定時の対応がスムーズになり、請求漏れや誤請求のリスクを大幅に低減できるのが大きなメリットです。
これにより、改定後の経営環境への適応が素早くなります。
医薬品・医療材料の原価管理と利益向上
医療機関の経営で最も大きな原価要素が、医薬品と医療材料です。
従来は「月末に集計してみないと原価率が分からない」というケースが多いですが、ERPを導入すると、
- 診療で実際に何が使われたかが正確に把握できる
- 診療科別・患者別の医薬品・材料消費がリアルタイムに見える
- 診療報酬との対比から「この診療科は利益が出ているのか」が分かる
といった形で、医薬品・材料のコスト改善の施策を、データに基づいて立てられるようになるのが大きなメリットです。
特にDPC対応医療機関では、医薬品・材料費が診療報酬を上回る場合があり、ここを改善することが直接利益に結びつきます。
診療科別・患者別の採算性把握と経営戦略の強化
医療機関の経営層が最も欲しい情報が「うちの医療機関は本当に利益を出しているのか」「どの診療科が採算が取れているのか」です。
ERPを導入すると、
- 診療科ごとの収入(診療報酬)と支出(医薬品、材料、人件費)が自動集計される
- 患者単価の分析が容易になる
- DPC対応医療機関の場合、DPC分析(症例別の採算分析)が自動化される
といった形で、「この診療科の利益は○○万円」「患者単価は△△円」という経営指標が、月次ベースで自動的に出てくるようになります。
これにより、経営層は「どの診療科に投資すべきか」「どのサービスを強化すべきか」といった戦略判断がしやすくなります。
医療職員の働き方改革対応と確保
医療職員の不足と働き方改革への対応は、医療機関の重要な経営課題です。
ERPを導入すると、
- 医療職員の勤務時間が自動集計され、労務基準の遵守状況が把握できる
- シフト管理が効率化され、最適な人員配置が可能になる
- 職員の給与計算が自動化され、事務負荷が軽減される
といった形で、医療職員の働く環境が改善され、人材確保がしやすくなるのメリットがあります。
特に医師の時間外労働の上限が年960時間(A水準)に法制化されて以降、勤務記録・宿日直許可・追加的健康確保措置を一体で運用する必要が出てきました。Excelやタイムカードだけで集計していると、診療報酬計算(人員配置加算など)と労務データが別管理となり、是正勧告のリスクが残ります。ERPで勤務・給与・診療報酬を同じ基盤に乗せておくと、上限規制の遵守状況を月次で可視化できる体制を整えやすくなります。
医療安全と質向上の可視化
医療機関にとって「患者安全」「医療の質」は経営と同等に重要です。
ERPに医療安全データが統合されることで、
- インシデント、アクシデント、院内感染などが一元管理される
- 診療科別・医師別のアウトカム分析が容易になる
- 医療安全指標が自動集計され、改善活動が加速する
といった形で、医療の質向上と安全管理が経営的視点からも推進されるようになるのメリットがあります。
これは患者満足度の向上、医療機関の信頼性向上、職員のモチベーション向上にもつながります。
診療現場と経営が同じ数字で会話できるようになる
ERP導入の効果として、数字そのもの以上に重要なのが「診療現場と経営層が同じ前提で話し合えるようになる」ことです。
従来は、
- 臨床医や看護師は、患者の治療成績や効率性を見ている
- 経営層は、経営指標や採算性を見ている
という分断がありました。その結果、
- 「臨床現場の判断と経営の数字が食い違う」
- 「この患者の治療にいくら原価がかかったのか分からない」
という状況に陥りがちです。
ERPで診療・医薬品・材料・労務・請求・会計が一気通貫になれば、
- 診療の実績がそのまま原価・利益に反映される
- 経営が求める効率目標を意識した形で、診療現場も数字を見るようになる
という形で、診療現場と経営層が同じデータ基盤を前提に会話できるようになります。これはシステムの機能以上に、医療機関全体の経営文化の大きな変化につながります。
このように、医療機関におけるERP導入のメリットは診療報酬・原価・利益・労務・医療安全といった現場と経営の課題を、医療機関全体の視点で一気に見直せることにあります。
AI総合研究所では、AIの活用によりERPの入力や承認を自動化し、バックオフィス業務を変革する支援を実施しています。
次のセクションでは、医療機関の類型ごとにERPで特に重視すべきポイントがどこにあるのかを整理していきましょう。
医療機関の類型別に見るERPの押さえるべきポイント
同じ「医療機関向けERP」といっても、医療機関の規模・診療科構成・診療報酬体系(DPC vs FFS)によって、重視すべきポイントはかなり変わります。
ここでは代表的な医療機関の類型ごとに、ERP選定・設計の観点を整理します。
医療機関の類型ごとの概要整理
まずは全体感を表でまとめます。
| 医療機関の類型 | 代表例 | ERPで特に重視したい領域 |
|---|---|---|
| 大規模病院(DPC) | 大学病院、総合病院(400床以上) | DPC分析、診療科別採算、複雑な経営管理 |
| 中規模病院 | 地域中核病院(100~300床) | 診療報酬改定対応、原価管理、医療安全 |
| 小規模病院 | 地域一般病院(50~100床) | 診療報酬対応、労務管理、経営効率化 |
| クリニック・診療所 | 診療科単一~数科の小規模施設 | 患者管理、請求管理、経営分析 |
| 特殊病院 | 精神病院、療養型、リハビリ病院 | 診療報酬対応、平均在院日数管理 |
以下でタイプ別にポイントを見ていきます。
大規模病院(DPC対応):複雑な経営管理と診療科間の調整がカギ
大学病院や大型総合病院では、複数の診療科を運営し、DPC診療報酬制度に対応しながら、複雑な経営管理を行う必要があります。
重視したいポイント
- DPC分析機能(症例別採算、医療資源の投入実績の分析)
- 診療科別・医師別の採算管理と経営透明性
- 複雑な医薬品・材料の管理と原価配賦
- 医療職員の複雑な労務管理とシフト最適化
- 複数部門(入院、外来、手術室など)の統合管理
大規模病院は経営の複雑さが高く、ERPでのデータ統合の価値が特に大きくなります。
中規模病院:診療報酬改定対応と原価管理
地域中核病院では、DPC対応の場合もあり、FFS対応の場合もあります。診療報酬改定への対応と、医薬品・材料の原価管理がポイントになります。
重視したいポイント
- 診療報酬改定への自動対応(DPC・FFS両対応が理想)
- 診療科別の採算分析
- 医薬品・材料の在庫管理と原価反映
- 医療安全・質管理のシステム化
- 医療職員の労務管理と給与計算の効率化
中規模病院は「規模が大きくなった地域の中心病院」であり、経営効率化と医療の質を両立させる必要があります。
小規模病院:診療報酬への対応と経営効率化
小規模病院では、限られた資源で経営を回す必要があります。
重視したいポイント
- FFS診療報酬への正確な対応
- 患者別・診療科別の採算管理
- 医薬品・材料のコスト削減
- 医療職員の効率的な配置
- シンプルで使いやすいシステム(導入・運用の負荷軽減)
小規模病院では、過度に複雑なシステムよりも、「シンプルで実装しやすい」ことが重要です。
クリニック・診療所:患者管理と請求の正確性
診療科が限定され、スタッフも少ないクリニック・診療所では、患者管理と請求管理の正確性が経営を大きく左右します。
重視したいポイント
- 患者管理と診療履歴の一元化
- 正確な診療報酬・請求計算
- 医薬品・医療材料の在庫管理
- 医療職員(医師、看護師、事務職)の労務管理
- シンプルな経営分析
クリニックは「実装のシンプルさ」と「使いやすさ」が特に重要です。
自社はどのタイプに近いかを最初に決めておく
医療機関の中には、複数の施設を持つ医療法人もあります。
- 大規模病院と小規模クリニックの両方を運営
- 急性期と慢性期の異なる病院構成
- 複数の診療科を展開
この場合でも、ERP検討の入り口としては、
- 法人全体の経営の最大の課題は何か
- 最優先で改善すべき領域はどこか
を最初に決めておくと、「何に強いERPを選ぶべきか」がぶれにくくなります。

医療機関向けERPを比較するときは、機能一覧だけでは見分けがつきにくくなりがちです。
自社の医療機関の類型と照らし合わせて、「どのタイプの医療機関を前提に設計されたERPなのか」「自社の課題に合うか」を確認することが、失敗を防ぐ最初の一歩になります。
ERPの導入について、下記の記事ではメリットや導入プロセスなどを詳しく解説しています。導入を検討している担当者の方は是非こちらもご覧ください。
ERP導入の進め方についても、別記事で詳しく解説しています。
次のセクションでは、こうした前提を踏まえたうえで、クラウドERPとオンプレERPを医療機関の視点からどう選び分けるかを整理していきます。
クラウドERPとオンプレERP 医療機関ではどう選ぶべきか
医療機関でERPを検討するとき、多くの医療機関が最初に悩むのが「クラウド型にするか、オンプレミス型にするか」です。
ここでは、一般論ではなく医療機関ならではの事情を踏まえて、選び方の考え方を整理します。
クラウドERPとオンプレERPの違い(医療機関の視点で整理)
まずは、医療機関にとっての比較軸を表でまとめます。
| 観点 | クラウドERP | オンプレERP |
|---|---|---|
| 初期費用 | 比較的低い(サブスク型が中心) | 高額になりやすい(サーバー・ライセンス一括投資) |
| ランニングコスト | 毎月の利用料+通信費 | 保守費+ハード更改費+運用要員コスト |
| セキュリティ・個人情報保護 | ベンダー側で管理(医療情報システムの安全管理に関するガイドライン適合と外部委託時の責任分界の確認が必須) | 自社で全て設計・運用(責任も自社側) |
| カスタマイズ性 | 制約が多め(アドオンはあるが範囲は限定されがち) | 自由度が高いが、その分複雑化しやすい |
| 複数施設展開 | 複数施設からのアクセスがしやすい | 各施設でのネットワーク整備が必要 |
| 診療報酬改定対応 | ベンダーが自動更新(最新対応がスムーズ) | 自社で対応(改定ごとに手作業の可能性) |
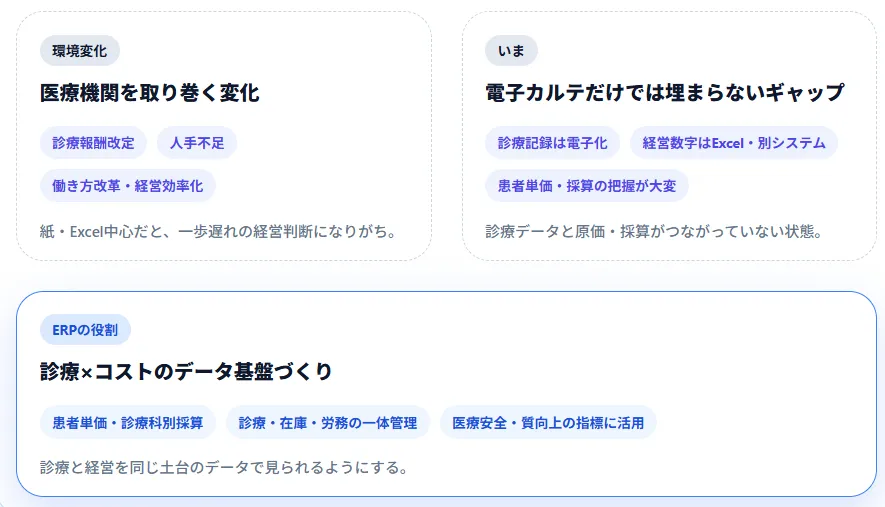
医療機関では、患者情報という最重要情報を扱うため、セキュリティと個人情報保護の要件がクラウド・オンプレ選択の最大のポイントになります。
クラウドERPが向いているケース
次のような特徴がある医療機関は、クラウドERPが候補に入りやすくなります。
- 複数の診療所・病院を運営しており、統一的なシステム運用をしたい
- 診療報酬改定への迅速な対応をベンダーに任せたい
- IT部門が小規模で、システム保守の負担を軽減したい
- クラウド環境での患者情報管理について、厚労省「医療情報システムの安全管理に関するガイドライン」や個人情報保護法、外部委託時の責任分界の要件を満たせると判断している
特に医療機関では診療報酬改定への対応がベンダー側で自動化されることは、大きなメリットになります。
オンプレERPが検討に上がるケース
一方で、次のような条件がある場合は、オンプレERPも真剣に検討する価値があります。
- 患者情報を自社内で厳格に管理したい(クラウドの利用に慎重)
- 院内ネットワーク内で完結させたい(外部ネットワークとの接続を最小限にしたい)
- 医療機関特有の複雑な業務をカスタマイズで対応する必要がある
- 既に運用中のシステムとの統合が複雑
ただしオンプレを選ぶ場合は、「今後10年程度、自社でインフラとアプリケーションのライフサイクルを回し続ける準備があるか」という視点が欠かせません。サーバー・OS・ミドルウェアのEOL対応、診療報酬改定ごとのパッチ適用、医療情報システムの安全管理に関するガイドラインや個人情報保護法の改正への都度対応など、保守運用に常時人員を割けない医療機関では、当初は安く見えたオンプレが5年目以降に予算を逼迫させるケースがあります。
ハイブリッド型という選択肢
最近は、クラウドかオンプレかの二択ではなく、ハイブリッド構成を取る医療機関も増えています。
- 本部側の経営管理・請求・会計はクラウドERP
- 各診療所・病院の電子カルテ連携と患者情報はオンプレ
- 両者をセキュアなAPI連携でつなぐ
といった構成です。
このアプローチであれば、
- 経営層の迅速な経営判断をクラウドで実現しつつ
- 患者情報セキュリティ要件を厳格に守る
という形で、両者の良いとこ取りを狙うことができます。
どう選ぶかの現実的なステップ
クラウドかオンプレかを決める際は、いきなり製品比較に入るのではなく、次のステップで整理すると判断しやすくなります。
-
患者情報セキュリティと法令遵守の要件整理
医療情報システムの安全管理に関するガイドラインや個人情報保護法、外部委託時の責任分界の要件確認、クラウド利用についての医療機関内での方針を整理します。
-
複数施設運営の有無と統一システム要求
施設数と地理的分散度、統一的なシステム運用の必要性を確認します。
-
IT運用体制と投資スタンス
IT部門のスタッフ規模や、システム保守に割ける人員・予算を把握します。
-
診療報酬対応の要件
DPC対応の有無と複雑度、改定対応の自動化度合いを確認します。
このプロセスを経たうえで、医療機関の実情に合わせて判断していくのが、医療機関にとって現実的なアプローチです。
クラウドERPとオンプレERPの違いについてさらに詳細を知りたい方は、別記事もあわせてご覧ください。
次では、クラウド/オンプレの違いも踏まえつつ、医療機関向けERPを選定する際にチェックしておきたい具体的なポイントを整理していきましょう。
医療機関向けERPの選定ポイント
ここまで見てきたように、医療機関向けERPは「機能が多いほど良い」わけではなく、自社の医療機関の規模・診療科構成・経営課題にどれだけフィットするかが最も重要です。
このセクションでは、選定時に外したくない観点を整理します。
まず確認したい「フィット感」の軸
製品カタログや比較サイトを見る前に、次の軸で自社の前提を整理しておくと判断しやすくなります。
| 観点 | 確認したいポイントの例 |
|---|---|
| 医療機関の規模・類型フィット | 大規模病院/中規模病院/クリニックなど、自社との適合度 |
| 診療報酬体系への対応 | DPC対応度合い、FFS対応、改定自動対応の充実度 |
| 機能範囲・深さ | 患者管理・診療連携・原価管理 |
| セキュリティ・個人情報保護 | 医療情報システムの安全管理に関するガイドライン適合、個人情報保護・外部委託時の責任分界 |
| 拡張性・連携性 | 電子カルテ・医療材料管理・給与計算などとの連携 |
| 導入・運用体制 | ベンダー/パートナーのサポート力・医療機関理解 |
| コスト・投資スタンス | 初期+運用コスト、5〜10年スパンで見たTCO |
以下、もう少し具体的に見ていきます。
自社の医療機関の規模・類型に合っているか
同じ「医療機関向けERP」でも、得意としている領域は製品ごとに違います。
- 大規模病院向けに強い製品
- 中小病院・クリニック向けに強い製品
- DPC分析に特化した製品
- 精神病院や療養型病院向けに強い製品
など、それぞれの「守備範囲」があります。
製品説明で「医療機関向け」と書かれていても、
- 自社と同じ規模・類型での導入事例があるか
- それぞれの事例で、どの機能をどう使っているか
を必ず確認し、単なるラベルではなく具体的な"フィット実績"があるかを見ておくことが重要です。
診療報酬改定への自動対応度合いはどうか
医療機関向けERPで最も重要な機能の一つが「診療報酬改定への対応」です。
- 改定内容がシステムに自動反映されるか
- 手作業での調整が必要か
- ベンダーが改定対応を保証しているか
を確認し、改定ごとに大きな業務負荷がかからないかをチェックすることが重要です。
患者管理・診療連携・原価管理がどこまで一体になっているか
医療機関視点では、次のような領域がどの程度まで一体で設計されているかがポイントになります。
- 患者管理から診療記録への流れと、その後の原価計算の連携
- 医薬品・材料消費から原価への自動反映
- 診療実績から診療報酬・請求への自動連携
個別の機能として「あります」と書かれていても、実際には別モジュール扱いで結合が弱いケースもあります。
- 同じマスタ(患者・診療科・医薬品)で動いているか
- 画面操作やレポートの中で、自然に情報がつながって見えるか
といった観点で、"統合感"を体験ベースで確認することが大切です。
電子カルテ・給与計算・医療材料管理との連携のしやすさ
医療機関では、次のようなシステムが並行して使われることが多いため、ERPとの連携しやすさも重要です。
- 電子カルテ(HIS)
- 医療材料管理システム
- 給与計算システム
- 医療安全管理システム
ここでは、
- 標準のインターフェースやAPIが用意されているか
- 特定ベンダー製のシステムとの連携テンプレートがあるか
- 電子カルテデータの自動取得ができるか
などを確認し、ERP導入後のシステム全体像までイメージできるかをチェックしておくと安心です。
医療職員が「使い続けられる」ユーザー体験になっているか
医療機関では、医師・看護師・事務員など異なる職種の人たちがシステムを使うため、ユーザビリティが想像以上に重要になってきます。
- 医療職員向けのシンプルな入力画面があるか
- 診療科別・患者別の管理が直感的にできるか
- 医療安全情報の入力が簡単か
ベンダーの標準デモ画面だけで判断すると、実運用に入ってから「現場が想定していた使い方と違った」というギャップが顕在化することがあります。可能であれば、自院の実際の診療フロー(外来・入院・処方・請求)に近いシナリオで医師・看護師・事務員が触るハンズオン評価を行うと、定着性とリスクをまとめて見極めやすくなります。
ベンダー・導入パートナーの医療業理解とサポート体制
医療機関向けERPは、「ソフトだけ買えばうまくいく」ものではありません。
ベンダーや導入パートナーの力量が、結果に大きく影響します。
- 自社と同じ規模・類型の導入実績がどれくらいあるか
- 医療業の商習慣(診療報酬制度、医療法規制など)を理解しているか
- 導入後のサポート(改善提案・運用相談・教育)の体制が整っているか
を確認し、「製品」と「パートナー」の両方をセットで見て評価することが重要です。
5〜10年スパンでのコストとロードマップ
最後に、コストは導入費だけでなく、5〜10年スパンでの総コスト(TCO)で見る必要があります。
- 初期導入費用(ライセンス・構築・データ移行・教育など)
- 年間保守費・サブスクリプション費用
- システム更新・診療報酬改定対応費
- 社内の運用要員にかかる負荷・人件費
あわせて、
- 今後の機能強化の方向性(ロードマップ)が自社の方針と合うか
- 診療報酬改定への対応計画がどうなっているか
も確認しておくと、「数年後に行き詰まるERP」を選んでしまうリスクを減らせます。

医療機関のERP導入判断で詰まる論点
ここまでの選定軸は、製品比較表に並ぶ「分かりやすい論点」ばかりです。しかし実務でプロジェクトが止まりやすいのは、もっと泥臭い「誰がどう決めるか」というレベルの論点であることが多くあります。SIerとしてご支援する中で、次の3つは医療機関側から判断を委ねられる頻度が特に高いポイントです。
論点1:DPC分析を基幹ERPに載せるか、専用BIで持つか
大学病院や大型総合病院では、DPC分析を「ERPの経営管理モジュール」で行うか、「ERPは原価データだけ持って、DPC分析は専用BIに渡す」かで設計が分かれます。前者は単一基盤で完結するため運用が楽な反面、ERPベンダー側のDPC機能がアップデートに追随し切れないと改定対応が遅れます。後者は柔軟性が高い代わりに、データ連携とマスタ整合の運用負担が増えます。「改定対応の自動化を最優先する病院」は前者、「自由度の高い経営分析を外科部長クラスまで広げたい病院」は後者を起点に検討するのが現実的です。
論点2:電子カルテの主導権をHISベンダーから奪わない設計
ERPを大型化しすぎて電子カルテの責任範囲に踏み込んでしまうと、HIS(Hospital Information System)ベンダーとの関係が崩れ、診療現場の混乱を招きます。「患者基本マスタは電子カルテ側が正本」「ERPは原価・労務・会計を持つ」という線引きを設計初期に明文化し、API連携の責任分界を決めておくと、後のトラブルを大きく減らせます。
論点3:クラウド統合一択にするか、ハイブリッドで段階移行するか
クラウドERPに一気に寄せれば運用負荷は下がりますが、医療情報システムの安全管理に関するガイドラインの更新サイクルや、院内ネットワークの分離方針との整合に時間がかかります。経営管理・請求・会計だけクラウド化し、患者情報を扱う部分は院内オンプレに残すハイブリッド構成にすると、移行リスクを抑えながら段階的にクラウド化を進められます。「DRと複数施設展開を急ぐ」場合はクラウド一択、「セキュリティ部門の抵抗が強い」場合はハイブリッドから入るのが安全です。
医療機関のERP導入事例から見るポイント
抽象論だけでは判断しにくいので、実際の医療機関の導入事例から、具体的な「効いた施策」を2件取り上げます。
1件目は、医療法人爽神堂 七山病院(450名規模)がGRANDITのERPを6か月で本番稼働させた事例です。導入前は人事情報が紙・Excel・給与システムに分散していたため、新人事考課制度の運用や昇格者抽出に大きな手間がかかっていました。ERP導入後は人事情報を一元管理し、考課データと給与・労務データが同じ基盤で動くようになったことで、人事部門の事務作業時間と昇格者抽出の工数が大きく削減されています。ポイントは「全社一斉ではなく、人事・労務という限定スコープから先行導入した」ことで、医療現場の業務継続性を保ちながら段階展開する設計の参考になります。
2件目は、SAPの医療・ライフサイエンス業界向け展開です。SAP公式のライフサイエンス・医療業界向けソリューションでは、コストインサイトによる医療経営の可視化、調達・購買やサプライチェーン最適化、医療業務管理、FHIRに対応したデータ連携、HIS連携系のパートナーソリューションといったメニューが提示されています。日本の医療機関がこの考え方を応用する際は、S/4HANA Cloudなどの汎用ERPをベースにしながら、診療実績や患者情報は電子カルテ・HIS・医事会計システムと連携させる2階建て構造で設計するのが現実的です。これにより、診療報酬改定の頻度が高い日本の医療機関でも、業界要件と汎用ERPのバランスを取った基盤づくりがしやすくなります。
ここまでのポイントを押さえたうえで候補製品を比較すると、単なる機能一覧ではなく、「自社の医療機関運営をどこまで支えられる基盤か」という視点で見極められるようになります。
次のセクションでは、医療機関でありがちなERP導入の失敗パターンと、その回避策を整理していきます。
医療機関でありがちなERP導入失敗パターンと対策
医療機関におけるERP導入の相談を聞いていると、「機能不足」よりも 診療現場との乖離や進め方のミス が原因でつまずいているケースが目立ちます。
ここでは、よく見られる失敗パターンと、その対策を整理します。
主な失敗パターンの全体像
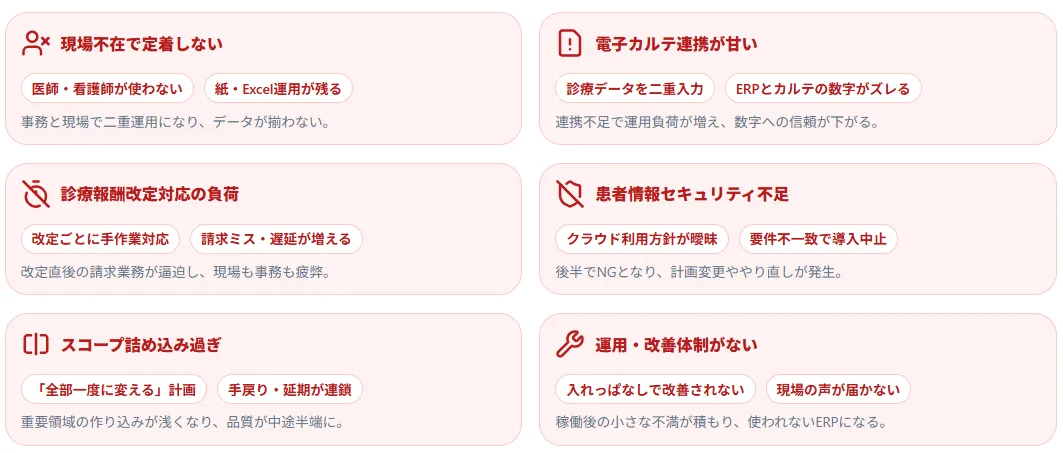
まずは、代表的な失敗パターンを一覧で整理します。
| 失敗パターン | 何が起きるか |
|---|---|
| 診療現場の不在で定着しない | 医師・看護師が使わず、結局紙・Excelが残る |
| 電子カルテとの連携が甘い | 診療データが二重入力になり、運用負荷が増す |
| 診療報酬改定対応の予想外の負荷 | 改定時にシステムが対応できず、手作業が必要 |
| 患者情報セキュリティへの対応不足 | クラウド移行で情報漏洩リスク、導入中止に |
| スコープ・スケジュールの詰め込み過ぎ | 延期・機能削減・品質低下が連鎖する |
| 導入後の運用・改善体制を未整備 | 初期設定のまま止まり、狙った効果が出ない |
以下、それぞれの中身と対策を見ていきます。
診療現場の医師・看護師が使わず、紙・Excel運用が残る
ありがちな状態
- 経営層と事務部門だけでERPを導入し、診療現場への影響を過小評価する
- 医師や看護師が「今までのやり方の方が早い」と感じて、使わなくなる
- ERPへの入力が診療に割り込むと考える医療職員の抵抗が大きい
結果として起きること
- 事務所ではERP運用、診療現場では紙・Excel で管理という二重運用が続く
- 診療データが紙で記録され、後から事務側が入力し直すという非効率が発生
- 経営層が欲しい診療実績データが、タイムリーに上がってこない
対策のポイント
- 導入前に、医師・看護師など診療現場の代表をプロジェクトメンバーに巻き込む
- 診療現場の作業流れを理解したうえで、「医療職員が本当に使える画面」を設計する
- 電子カルテとの自動連携を優先し、手入力の負荷を最小化する
- 試行運用段階で診療現場の率直なフィードバックを反映する
電子カルテとの連携が甘く、二重入力が発生する
ありがちな状態
- 電子カルテとERPが別システムで動作し、データの自動連携が不完全
- 診療実績をERPにも手で入力する必要が発生
- 電子カルテとERP間でデータの不整合が起きやすい
結果として起きること
- 電子カルテに入力→ERPに再入力という手作業が発生し、運用負荷が増加
- データの不整合で、経営層が信頼できる数字が出ない
- 医療職員のERPへの不満が高まり、定着しない
対策のポイント
- 導入前に電子カルテベンダーとERP導入事業者の連携を確認する
- 自動連携できるデータ項目を最大化し、手入力を最小限にする
- 定期的なデータチェック機能を組み込み、不整合を早期に検知できる仕組みを作る
診療報酬改定時に予想外の対応負荷が発生する
ありがちな状態
- ERPベンダーが診療報酬改定への対応を保証していない
- 改定内容をシステムに反映させるのに、数週間~数カ月かかると言われる
- 改定初期は手作業での対応が必要になる
結果として起きること
- 改定直後に請求ミスが発生し、患者クレームが増える
- 経営層が改定による経営への影響を素早く把握できない
- IT部門や事務部門の急激な業務負荷増加
対策のポイント
- 製品選定時に「診療報酬改定への自動対応」をチェック項目にする
- ベンダーが改定対応を保証しているか、改定スケジュール(いつまでに対応か)を確認する
- 万が一の対応遅延に備えた、フォールバック計画を用意しておく
患者情報セキュリティ対応で、クラウド導入の中止に至る
ありがちな状態
- 患者情報をクラウドに置くことについて、医療機関内の合意が不十分
- セキュリティ対応の要件が、製品側の仕様と合わない
- 導入プロジェクトが進む中で、セキュリティ要件の追加が相次ぐ
結果として起きること
- 導入予定だったクラウドERPが「患者情報保護が不十分」との理由で中止に
- オンプレ選択へ方針変更し、予算と工期が大幅に変わる
- プロジェクト全体の信頼が失われる
対策のポイント
- 厚労省「医療情報システムの安全管理に関するガイドライン」と個人情報保護法、外部委託時の責任分界の要件を、導入前に医療機関で整理する
- 候補製品のセキュリティ仕様が要件を満たすか、事前に確認する
- クラウド利用について医療機関経営層の明確な了承を得ておく
スコープとスケジュールを詰め込み過ぎて、全てが中途半端になる
ありがちな状態
- 「せっかくならこの機会に全部変えたい」と要件が膨らみすぎる
- 患者管理・診療連携・原価管理・医療安全を全部初期フェーズに含める
- スケジュールだけは固定されており、リソースの増強がない
結果として起きること
- 要件定義が浅いまま設計・開発に入ってしまい、手戻りが頻発する
- 本来重要な領域(診療報酬対応、原価管理)の作り込みが不十分になる
- 稼働直前に機能削減やロールバックが連発し、医療機関の信頼を失う
対策のポイント
- 最初に「絶対に外せない範囲」と「段階導入に回せる範囲」を仕分ける
- 「患者管理と請求」を初期フェーズ、「原価管理」を次フェーズという具合にフェーズ分けする
- 人・時間・予算の制約を明示したうえで、スコープとスケジュールを現実的なラインに調整する
導入後の運用・改善体制がなく、入れっぱなしのERPになる
ありがちな状態
- 導入までのプロジェクト体制は厚いが、本番稼働後の運用チームがほとんど考えられていない
- 医療現場や事務部門からの改善要望の受け付け窓口が曖昧
- レポートや分析機能を「最初に作ったもののまま」ほとんど更新していない
結果として起きること
- 稼働直後に出た課題が解消されず、ユーザーの評価がどんどん下がる
- 診療報酬改定や医療機関の方針変更に、システム側が追随できない
- 「最初の設定のまま止まったERP」を抱え続けることになる
対策のポイント
- 導入フェーズから、運用・改善を担う「小さなERPチーム」を医療機関内に作る前提で設計する
- 稼働後3〜6か月は、改善サイクルを回すための専用リソースを確保する
- 医療現場からの問い合わせ・改善要望の受付と優先度付けの仕組みを決めておく
これらの失敗パターンは、「自社だけの特殊事情」というより、医療機関のERP導入で頻出するものです。
この記事で挙げたポイントを事前に共有しておけば、ベンダーやパートナーとの打ち合わせの中でも、
- どこに時間とコストをかけるべきか
- 逆に、どこは割り切ってシンプルに進めるべきか
を具体的に議論しやすくなります。
AI総合研究所では、AIの活用によりERPの入力や承認を自動化し、バックオフィス業務を変革する支援を実施しています。
次のセクションでは、ここまでの内容を踏まえて、医療機関がERPを検討する際によく出てくる疑問を整理しながら、判断のヒントをまとめていきます。
医療機関がERP導入を検討する際によくある疑問と判断のヒント
ここまでの内容を踏まえつつ、医療機関の経営層や情報システム部門からよく挙がる疑問を整理しながら、判断のヒントをまとめます。
「うちの規模でERPはまだ早いのでは?」という不安
中小規模の医療機関では、「まだ早い」「投資が重いのでは」という声が出やすくなります。
判断の目安としては、医療機関の規模よりも次のポイントを見た方が現実的です。
- 複数の診療科を運営していて、診療科別採算が把握しづらくなっているか
- 医薬品・医療材料の原価管理が煩雑になっているか
- 診療報酬改定のたびに大きな業務変更が必要か
これらが複数当てはまる場合は、規模にかかわらず 「ERPを検討すべきステージに入っている」 と考えた方がよいケースが多いです。
「まずどこからERP化すべきか分からない」
いきなり全医療機関一斉導入を目指すと、スコープが膨らみすぎて頓挫しやすくなります。
現実的には、次のような考え方で「初期フェーズの核」を決めると進めやすくなります。
- 経営インパクトが大きく、かつ課題が顕在化している領域はどこか(例:診療報酬対応、原価管理など)
- そこを整えることで、他の領域(医療安全、労務管理、会計など)にも波及効果が見込めるか
- 成功事例として医療機関内に共有しやすい範囲か
この観点で優先度をつけ、「最初にERP化する領域」と「次のフェーズに回す領域」 を分けて計画するのがポイントです。
「電子カルテは既に導入済みなのに、ERPは本当に必要か」
既に電子カルテを導入している医療機関では、「ERPは本当に必要か」という疑問が出やすくなります。
現実的には、次のような整理を行うと方向性が見えやすくなります。
- 電子カルテで記録された診療実績が、自動的に原価計算・請求に反映されているか
- 診療科別採算や患者単価分析を、電子カルテだけで実現できているか
- 診療報酬改定時に、電子カルテだけで対応できているか
「ノー」の場合が多ければ、ERPの導入を検討する価値があります。
「患者情報セキュリティが心配で、クラウドは難しい」
患者情報の管理に慎重な医療機関では、クラウド導入に躊躇するケースが多くあります。
判断のポイントとしては、
- 候補のクラウドERPが医療情報システムの安全管理に関するガイドラインや外部委託時の責任分界の要件を満たしているか
- ベンダー側のセキュリティ体制・認証(ISMS、個人情報保護方針など)は十分か
- 契約で情報管理責任がどう定められているか
を確認し、必要に応じてオンプレやハイブリッド構成も選択肢に入れることが重要です。
「社内の合意形成をどう進めればよいか」
ERPは、特定部門だけのシステムではなく、全医療機関的な基盤です。
そのため、企画段階から次のようなメンバー構成を意識しておくことが重要です。
- 診療現場の代表(医師・看護師など)
- 事務部門の代表(経理・労務など)
- 経営層(院長・事務長)
- 情報システム部門
それぞれが「自部門の要望」を出すだけではなく、
- 医療機関全体として何を優先するか
- どこまで標準化・共通化に寄せる覚悟があるか
を議論できる場を用意することで、後からの抵抗や不満を減らすことができます。
ERP導入はITプロジェクトというより、診療と経営の一体化を目指す変革プロジェクトとして位置づけることが、社内の合意形成を進めるうえでの前提になります。
医療機関向けERPの2026年最新動向
医療機関向けERPの領域でも、2026年にかけて大きな変化が起きています。ここでは、医療機関の経営層やシステム担当者が押さえておきたい3つのトレンドを、2026年時点の公式情報をもとに整理します。
クラウドERPの医療機関への浸透加速とブランド統合
2026年現在、クラウドERPの医療機関への導入が急速に進んでいます。SAPはGROW with SAPやRISE with SAPを通じて中規模医療機関向けの展開を強化し、Oracleは従来の「Oracle ERP Cloud」を**Oracle Fusion Cloud ERP**へとブランド統合し、財務・調達・サプライチェーン・人事領域のクラウドERP機能を継続強化しています。MicrosoftはMicrosoft Cloud for HealthcareとしてDynamics 365・Power Platform・Azureを組み合わせた医療向けクラウド基盤を提供しており、医療機関はそれらと既存の電子カルテ・医事会計システムを連携させて業務基盤を構築する選択肢が広がっています。
従来は患者情報セキュリティへの懸念からオンプレミスが主流だった医療機関でも、医療情報システムの安全管理に関するガイドラインに準拠したクラウドサービスが揃ってきたことで、クラウド移行のハードルが下がっています。複数施設を運営する医療法人では、本部側の経営管理・請求・会計をクラウドに集約し、各院の電子カルテ連携部分はオンプレに残すハイブリッド構成を採るケースも一般化しつつあります。
AIエージェントによる医療業務の高度化
JouleをはじめとするERP内蔵のAIエージェントの医療業務への活用が本格化しています。SAPは2025年12月のSAP TechEdで、Joule Studio内のJoule Studio Agent Builderを一般提供(GA)として発表し、Model Context Protocol(MCP)にも対応しました。これにより、医療機関固有の業務プロセスに合わせたAIエージェントを、外部のヘルスケアAIモデルやデータソースと安全につないで構築できるようになっています(SAP Community: Joule Studio Agent Builder GA発表)。
OracleもOracle Fusion Agentic Applicationsを発表しており、財務(Finance)・人事(HR)・サプライチェーン(Supply Chain)・カスタマーエクスペリエンス(CX)の各領域で22種類の業務エージェントを提供しています。医療機関への応用可能性としては、医薬品・医療材料の調達や経費精算、人員配置といったバックオフィス業務での活用が考えられます。MicrosoftもMicrosoft Cloud for HealthcareとしてDynamics 365・Power Platform・Azure等を組み合わせた医療向けクラウド基盤を提供しています。医療職員が本来の診療業務に集中できる環境を整える観点でも、ERP内蔵のAIエージェントや医療向けクラウド基盤は今後の検討対象になります。
SAP保守ロードマップ(2027年問題)の3段階を理解する
2027年問題は、SAP ECCを運用している医療機関のERPモダナイゼーションにも大きな影響を与えていますが、2026年時点の正しい理解は「2027年で保守が一斉に終わる」ではなく、3段階に分かれている点です。
-
メインストリームメンテナンス
SAP ECC 6.0のEHP6〜EHP8のメインストリームメンテナンスは、SAP公式のProduct Availability Matrixに従い2027年12月31日で終了します。
-
延長保守(Extended Maintenance)
追加料金を支払うことで、2030年末まで延長保守を受けられます。
-
SAP ERP, private edition, transition option
SAP News: SAP ERP, private edition, transition option updatesで告知された通り、2030年末までにSAP ERP, private edition on SAP HANAへ移行するなどの条件を満たした顧客は、2031〜2033年にかけて時限的なクラウドサブスクリプションとしてSAP ERPを継続利用できる選択肢が用意されています。
医療機関でSAP ECCベースのERPを運用している場合は、2027年12月のメインストリーム終了をゴールにするか、2030年・2033年まで延ばすかで、移行プロジェクトの組み方とコスト構造が大きく変わります。S/4HANA Cloudへの移行やRISE with SAPの活用を含めたシステム刷新は、単なるシステム更新ではなく、電子カルテとの連携強化・AIエージェントの活用・クラウド化を一体的に実現する機会として設計するのが現実的です。現行システムの延命ではなく、次世代の医療経営基盤への移行という視点で検討することをおすすめします。
医療DXの次の一手はAIによる業務自動化
医療機関のERPで患者・診療・経営データを統合した先に取り組むべきは、経理・事務部門の定型業務のAI自動化です。医薬品・材料の請求書処理、経費精算、承認フローといった業務にAIエージェントを配置することで、事務スタッフの負担を軽減し、医療の本業に集中できる環境を整えられます。
AI Agent Hubは、医療機関を含むエンタープライズ環境のデータをMicrosoft Fabric等で仮想統合し、OCR・請求書処理・承認フローなどを自動化するエンタープライズAI基盤です。データを自社テナント内に保持できる設計のため、医療機関で求められる情報管理の方針に合わせて運用方針を組み立てやすくなります。
AI総合研究所は、医療機関を含む多業種でのAI業務自動化を支援しています。無料の資料で導入ステップをご確認ください。
医療経営のAI業務自動化を実現
経費精算・請求書処理をAIエージェントが代行
医療機関のERPデータと連携し、AIエージェントがOCR・請求書処理・承認フローを自動化。データを自社テナント内に保持できる設計のAI基盤の全体像を、無料資料でご確認いただけます。
まとめ
医療機関向けERPは、単なる「診療報酬・請求管理ツール」ではありません。患者管理・診療・医薬品・材料・労務・請求・会計といった情報を一つの基盤で扱い、診療現場と経営層が同じ前提・同じ数字で意思決定できるようにするための経営インフラです。
本記事で整理してきたポイントを振り返ると、まず自社の医療機関の規模・類型にフィットするかが大前提であり、患者管理・診療・原価・請求がどこまで一体で見えるかが勝負どころです。電子カルテとの連携度合いが成功を左右し、診療報酬改定への自動対応が組み込まれているかも重要な判断ポイントになります。そして導入の成否は、進め方と診療現場の巻き込み方で大きく変わります。
2026年は、Oracle Fusion Cloud ERPやJoule Studio Agent BuilderのGA、SAP保守の3段階ロードマップといったクラウド・AI・モダナイゼーションの動きが重なり、医療機関にとってERP導入・刷新の重要な転換期になっています。
医療機関ERPに着手するための3ステップ
ここまでの内容を踏まえて、明日から動き出すための具体的な3ステップを示します。医療機関の規模や類型を問わず、最初の一歩はここから始められます。
ステップ1:いま一番の痛みを1つだけ言語化する
「DPCの原価が見えない」「医師の時間外労働をExcelで集計しきれない」「電子カルテとERPの二重入力が看護師の負担になっている」のうち、自院で最も深刻なものを1つ選びます。すべてを同時に解こうとせず、最優先1テーマに絞ることで、初期フェーズのスコープが固まります。
ステップ2:DPC対応・電子カルテ連携・改定対応のどれを軸にするかを決める
自院がDPC対応病院なら原価管理と症例別採算、FFS主体の中小病院なら診療報酬改定対応と請求精度、人材不足が深刻な病院なら労務管理と給与連携が、ERP選定の中心軸になります。「軸を1つに絞ったうえで、その軸で強い製品とパートナーをショートリスト化する」という順番が、製品比較表に振り回されないコツです。
ステップ3:パイロット施設・パイロット部門で先行運用してから全院展開
全医療機関一斉ではなく、まずは1施設・1部門のパイロットで運用を回し、現場のフィードバックを反映してから他施設に広げる進め方が安全です。ERP導入の進め方やSAP導入の流れも、この段階的アプローチの設計に役立ちます。
自社の医療機関運営と課題を整理し、優先順位の高い領域から段階的にERP化を進め、電子カルテベンダーや導入パートナーとの連携を含めて設計していくことで、医療機関の経営効率化と医療の質向上を支える長期的な基盤を構築できます。ERPの全体像もあわせて参考にしてください。